2022年、梅毒患者数が1999年に統計を取り始めて以来、初めて1万人を超えた。ただしこれは「氷山の一角」。というのも、梅毒の症状は多彩で見逃されやすいためだ。なかでも、20~24歳の若い女性の患者数が急増していることが危惧される。背景には性行動の多様化がある。例えば、SNSで出会った人とのセックスが感染拡大に大きく影響しているともいわれている。母子感染による「先天梅毒」の恐れもある。今はよく効く抗菌薬があるので、感染したら完治させることが大切だ。
特集 要注意! よみがえった感染症 女性の梅毒患者が急増 性行動の多様化が一因
構成/渡辺由子
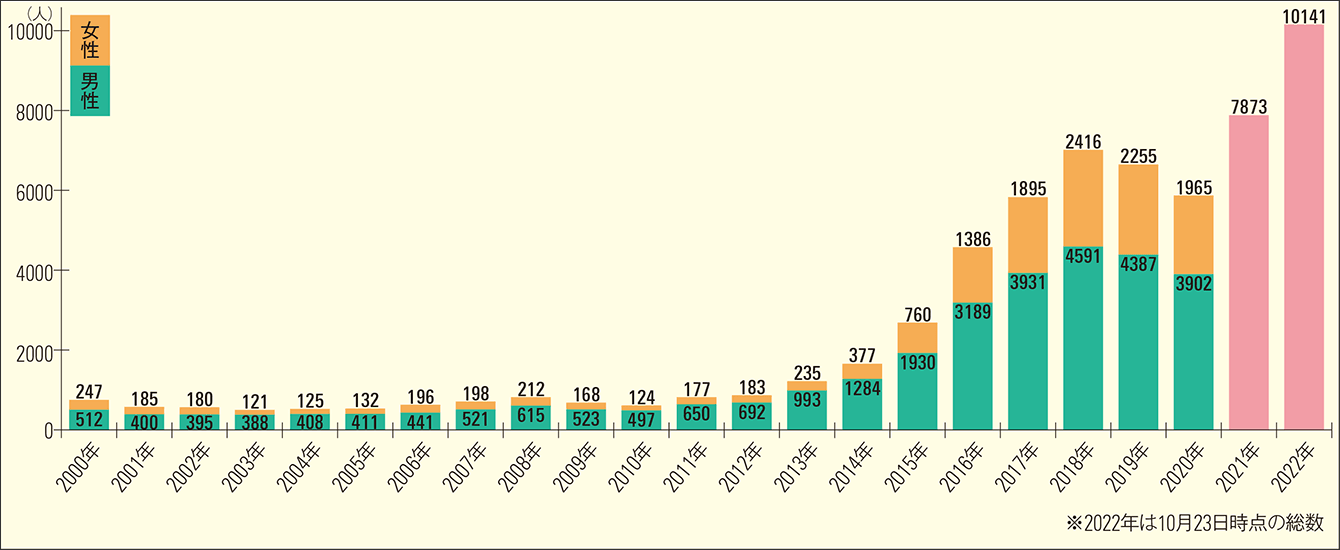
梅毒は、1999年から「感染症の予防及び感染症の患者に対する医療に関する法律(感染症法)」によって五類感染症に分類され、診断された患者の全数報告が義務づけられています。最近の患者数を見ると、2022年に入ってから梅毒と診断された人は、10月23日の時点で1万141人(速報値)と、1999年に統計を取り始めてから、初めて1万人を突破しました(図1)。2021年の1年間の全数報告が過去最多の7873人でしたが、2022年の年末を前に大きく超えてしまいました。
 出典:2000〜2020年は厚生労働省報告、2021〜2022年は国立感染症研究所週報
出典:2000〜2020年は厚生労働省報告、2021〜2022年は国立感染症研究所週報
図1 梅毒患者の全数報告梅毒の患者数は2013年から増加傾向で、ついには2022年10月23日時点で初めて1万人を突破した。2021年、2022年は男女の各人数は未発表。
「1万人超え」は氷山の一角
私は、この数字に何の意味があるのかと、以前から疑問に感じています。検査をしなければ陽性かどうかはわからないし、症状が現れていなければ受診に至らないのかもしれない。診断した医師がすべて届け出ているのか、医師が梅毒をきちんと診断できているのか。「1万人超え」は氷山の一角であって、数字からは読み取れないケースがどれほどあるのかと、考えずにはいられません。では、急増の背景には何があるのか。産婦人科医として若い世代の性感染症患者と向き合ってきた経験から、考えていきたいと思います。まずは、梅毒について正しく理解しましょう。
現在、梅毒は日本だけでなく、全世界で患者数を増やしています。アメリカ疾病予防管理センター(CDC)の古いデータですが、2011年の患者数が4万6040人、2015年には7万4702人と、4年間で約1.6倍に拡大しています。中国でも2021年の中国国家衛生健康委員会サイトのデータでは、人口14億1236万人に対して、患者数は48万20人でした。同年の日本は、人口1億2550万2000人で患者数7873人だったので、中国での患者の多さを理解できると思います。
そもそも梅毒が全世界に広まったのは、一つの仮説として、探検家クリストファー・コロンブスが1492年に新大陸の発見とともに、風土病をヨーロッパに持ち帰ったことに始まるといわれています。その後全世界へ爆発的に広がり、日本への伝来は1512(永正9)年とされています。種子島への鉄砲の伝来(1543年)やキリスト教の伝来(1549年)よりも早い時期に伝わっていることに驚きます。おそらく外国との交易とともに梅毒も伝わり、日本で流行したのでしょう。下半身に関わる病気の伝播の速度は、私たちの想像を超えるものです。歴史から学ぶことに意味があり、現代の梅毒患者急増に通じることを痛感させられます。
「偽装の達人」「巧妙な詐欺師」という異名
梅毒の原因となる病原体は、梅毒トレポネーマというらせん状のグラム陰性菌です(図2)。1998年に全ゲノムのDNA配列が解明されましたが、試験管内での培養が不可能なため、病原性の機構についてはほとんど解明されていません。
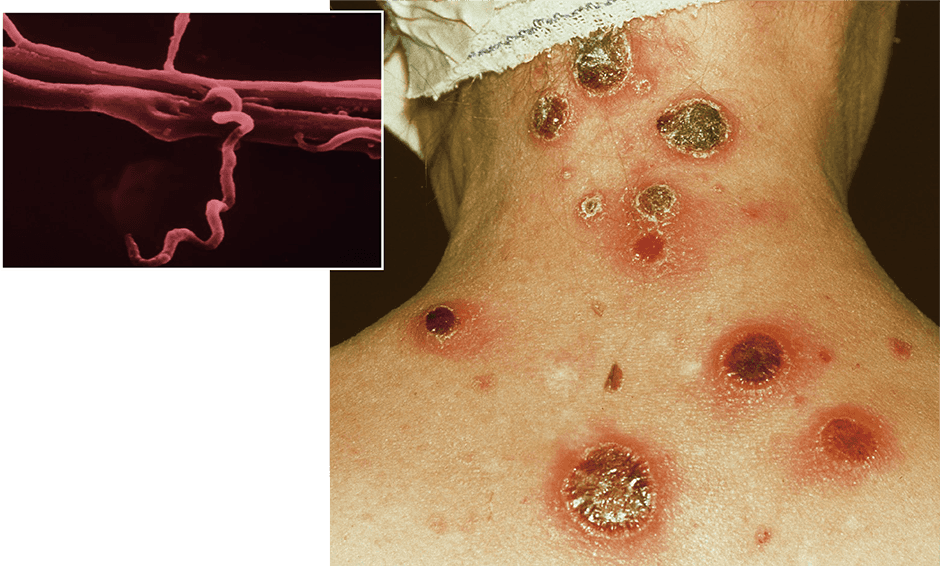 写真:Science Photo Library/アフロ
写真:Science Photo Library/アフロ
図2 梅毒トレポネーマとバラ疹左上は梅毒の病原体、梅毒トレポネーマ。右の写真は、第2期の症状の一つ、バラ疹。バラの花びらに似た紅斑が特徴で全身に現れる。
梅毒の病原体を排出している人との性行為で感染することが多いのですが、必ずしも性器だけでなく、粘膜の接触のある唇や口腔咽頭、肛門などさまざまな部位で、皮膚や粘膜の小さな傷から病原体が侵入。リンパ液や血液を介して、感染は全身に及びます。
私が医学部で学んでいた時代、授業で「梅毒は、3・3・3」と覚えるようにたたき込まれました。感染後、「3週間・3カ月・3年」を目安に、病期(ステージ)が上がることを示すものです。また梅毒は「偽装の達人」「巧妙な詐欺師」という異名があり、多彩な症状が出現し、他の病気と間違えられやすく、見逃されやすいことを言い表しています。
第1期は、感染して約「3週間」がたった頃に、主な症状として初期硬結という赤いしこりが確認されますが、まもなく消えてしまいます。他の症状としてリンパ節無痛腫脹、初期硬結の中心部分が腫瘍になる硬性下疳などがありますが、いずれも無痛のため、性器にできれば気づくでしょうが、他の部位ではほとんど気づかれません。
感染から「3カ月」あたりを第2期として、全身に病原体が散布されたことにより、全身の皮膚や粘膜に発疹やリンパ節腫大などができます。1㎝程度の発赤が胴体を中心に広がるバラ疹、扁平コンジローマという手や足裏にできる平らなできもの、口腔咽頭の病変、脱毛などが現れます。この頃になると、その異常性に気づいて受診するケースが増えますが、これらの症状は、治療をしなくても第1期同様に、症状が消えてしまいます。
さらに感染から「3年」経過すると第3期に入り、ゴム腫と呼ばれる腫瘍が皮膚や筋肉、骨にできます。第4期は晩期梅毒とも呼ばれ、血管や神経が侵される神経梅毒へ移行します。動脈瘤や大動脈炎、進行まひなどの重大な症状が現れて、亡くなることもあります。
筋肉注射1回で治療終了の新薬登場
梅毒を診断する検査は2種類あり、どちらも血液を用いる血清学的検査です。梅毒トレポネーマの抗原を使うTP法は、過去に罹患したことがあるかが確認できます。もう一つは、非特異的な脂質抗原(カルジオライピン)を用いるSTS法で、治療が適応しているか、治療の効果が表れているのかを判定できます。この2つの検査が陰性か陽性か、はたまた疑陽性か、判定は非常に難しいのですが、症状や患者の訴えと合わせて梅毒を診断します。
「もしかしたら梅毒かも……」ということがあれば、ぜひ検査を受けてください。自治体の保健所では無料かつ匿名で受けられ、ほとんどがHIV検査とセットになっています。ただし、梅毒の病原体に暴露して、すぐに検査で判定できるわけではないので、暴露後6週間程度の時間的経過が必要です。
梅毒は、特効薬のペニシリン製剤が非常によく効き、完治する性感染症になっています。以前からある治療は、ペニシリン系抗菌薬「アモキシシリン」を1日3回、第1期では2~4週間、第2期は4~8週間、第3期以降は8~12週間服用します。ペニシリンにアレルギーのある場合は、ミノサイクリンなど他の抗菌薬を使用します。医師による経過観察の下で治療し、検査で効果を確認し、治療終了か再治療かを判断します。
長期間にわたる抗菌薬の服用をしなくてもよい、画期的な治療薬が、2021年11月に保険適用となりました。「ペニシリンG(持続型ペニシリン製剤)」の筋肉注射です。感染後1年以内であれば1回接種するだけ、感染後1年を経過しても、週1回接種を合計3回で治療終了できるのです。なお、ペニシリンアレルギーの場合は、使用できません。
従来のアモキシシリンの長期間の服用は、「飲むのが面倒」「飲み忘れが続いた」「経済的に治療を継続できない」など、治療を中断することが少なからずあり、服用期間の長さが治療の壁になっていました。それが、注射1回か3回で終了できるので、患者にとって治療に前向きに取り組む力になり、感染拡大防止に役立てる力にもなります。実は、この治療はかなり前から国際的に標準治療だったのですが、日本ではなかなか認められず、2021年9月にようやく承認されたという経緯があったことを付け加えておきましょう。
梅毒患者の急増の背景について、私なりの仮説をいくつか挙げましょう。
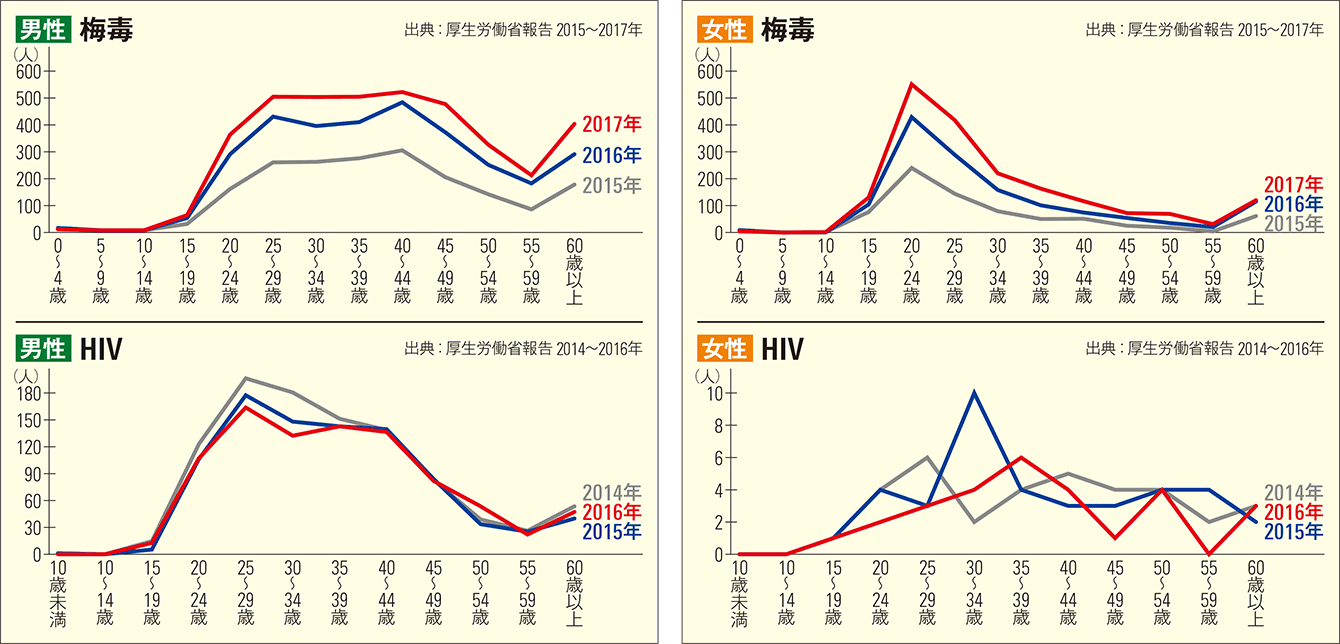
一つは、急増の背景には男女の差があることです(図3)。性感染症の一種であるHIVは男性同士の性的接触が主な原因とされていますが、梅毒はHIVと合併することが多く見られます。男性の年代別では、梅毒患者数とHIV患者数ともに20代から40代まで満遍なく多く、60代でも増えるといった、同じような増減の線を描いています。HIV患者は一時期減少していたのが、梅毒患者の増加と同様に近年増加傾向で、男性の梅毒患者については、男性間の性的接触による感染の可能性が高いといえます。
 (作成:北村邦夫)
(作成:北村邦夫)
図3 梅毒・HIV患者の全数報告(男性/女性)梅毒の感染の背景を探るデータの一つ。梅毒とHIVは合併する症例が多く、男性では双方が20代から40代で同じような増減の線を描き、同性間の性的接触が原因と考えられる。女性は、HIVとの相関はなく、異性間の性的接触が原因とみられるが、20~24歳の年代で突出していることがわかる。
一方の女性は、年代別では20~24歳が突出し、HIVとの関連は見られません。女性の場合は、若い世代で異性間の性的接触による感染であることが浮かび上がってきました。
さらに、見ず知らずの人とつながれるソーシャルネットワーキングサービス(SNS)は、非常に盛り上がっています。マッチングアプリで出会った見ず知らずの人とのカジュアルセックスが、梅毒の感染拡大に大きく影響しているのではないか、ということです。
これに加えて、女性に限らず、性行動の多様化が関係しています。日本家族計画協会では、厚生労働省の研究事業として「日本人の性意識・性行動に関する調査」を実施しました。調査結果から、1年間で口腔性交の経験は、若い女性ほど割合が高いことが確認され、さらに口腔性交の際に、性感染症を予防するためのコンドームを使用する割合は、1割にも満たないことが確認されています。先に、梅毒の感染は性器接触だけではないと述べたように、唇や口腔咽頭、肛門などに発症するケースが少なくないことは、性行動の多様化に関するデータに表れています。
当協会では、2002年から2年ごとに日本人の性意識・性行動を知る「男女の生活と意識に関する調査」を実施しており、性行動の活発なグループと、消極的なグループによる、性行動の二極化が進んでいることを明らかにしています。
また、梅毒は全数報告が義務づけられ、届出書には患者のさまざまな情報を記載しなければなりません。国は梅毒患者の急増を受けて、早期発見・早期治療の対策の一つとして、2019年1月から性風俗店利用歴や性風俗店従事歴の項目を増やしました。それによると、男性の性風俗店利用歴、女性の性風俗店従事歴はいずれも4割近くに上っています。
貧困は感染リスクを高める一つの要素
新型コロナウイルス感染症の感染拡大は、経済活動の停滞を招き、特に若い女性の貧困の原因になっていることは、非常に憂慮すべきことです。それによって、性風俗店への従事だけでなく、SNSを通じた援助交際で日々の糧を求めるなど、貧困は梅毒の感染リスクを高める一つの要素になってはいないかと考えています。
さまざまなデータから見えてきた、「SNSの盛り上がり」「カジュアルセックスの広がり」「性行動の多様化」「性行動の二極化」「貧困」といった要素から、性行動が活発な若い世代で、梅毒の感染を広げ、患者急増につながっているのではないでしょうか。
女性の梅毒患者が増えていることは、非常に危惧すべきことです。妊娠する可能性のある女性が梅毒に感染すると、きちんと治療をしないで放置した場合、妊娠した際に胎盤を通して、胎児に母子感染する「先天梅毒」となる可能性が高くなります。妊娠中でも梅毒の治療は可能で、前述した抗菌薬を使用して、完治を目指すことができます。
先天梅毒を持って生まれるケースは、日本では非常に少ないです。2歳までに発症する「早期先天梅毒」と、2歳以降に発症する「晩期先天梅毒」があって、早期先天梅毒では肝臓や脾臓の肥大、血小板減少、梅毒性天疱瘡、唇や肛門周辺の扁平コンジローマなどの症状が、晩期先天梅毒では角膜炎、骨病変などの症状が現れてしまいます。
自分にも、大切なわが子にも、多大な影響を与える梅毒から身を守るには、性感染症の特徴として「誰でも感染する可能性がある」ことを理解してください。「学歴」「経済力」「美女」「美男」「いい人」などの評価に基づいた、「この人は大丈夫」という判定は、性感染症ではありえません。だからこそ、不特定多数の人との性的接触はしないことです。コンドームの使用は、残念ながら梅毒の感染を完全に防げるものではありません。もちろん、使わないよりも使ったほうがよいことは、他の性感染症を防ぐためにも、間違いないことです。パートナーが替わったら、梅毒を含めた性感染症の検査を受けることも予防策の一つになります。
感染しないように、事前に気をつけることは最も大切なことですが、もし感染しても、きちんと治療すれば完治できるのが梅毒です。一人ひとりが、感染予防、早期発見、早期治療を心がけ、感染拡大を阻止しましょう。