罹患率が10万人あたり10人を下回るとWHOが定める「結核低まん延国」になる。日本はようやくその仲間入りを果たした。結核と聞くと「昔の病気」のイメージが強いが、実は治療期間に約6カ月かかる、とてもやっかいな慢性感染症だ。しかも結核の診療経験をほとんど持たない医師が増加して、見逃されるリスクもある。今後は欧米同様、外国人在留者の患者が増えることも予測される。「低まん延国」になったからといって対策の手を抜いてはならない。
特集 要注意! よみがえった感染症 結核はやっかいな感染症 「低まん延国」でも油断禁物!
構成/渡辺由子
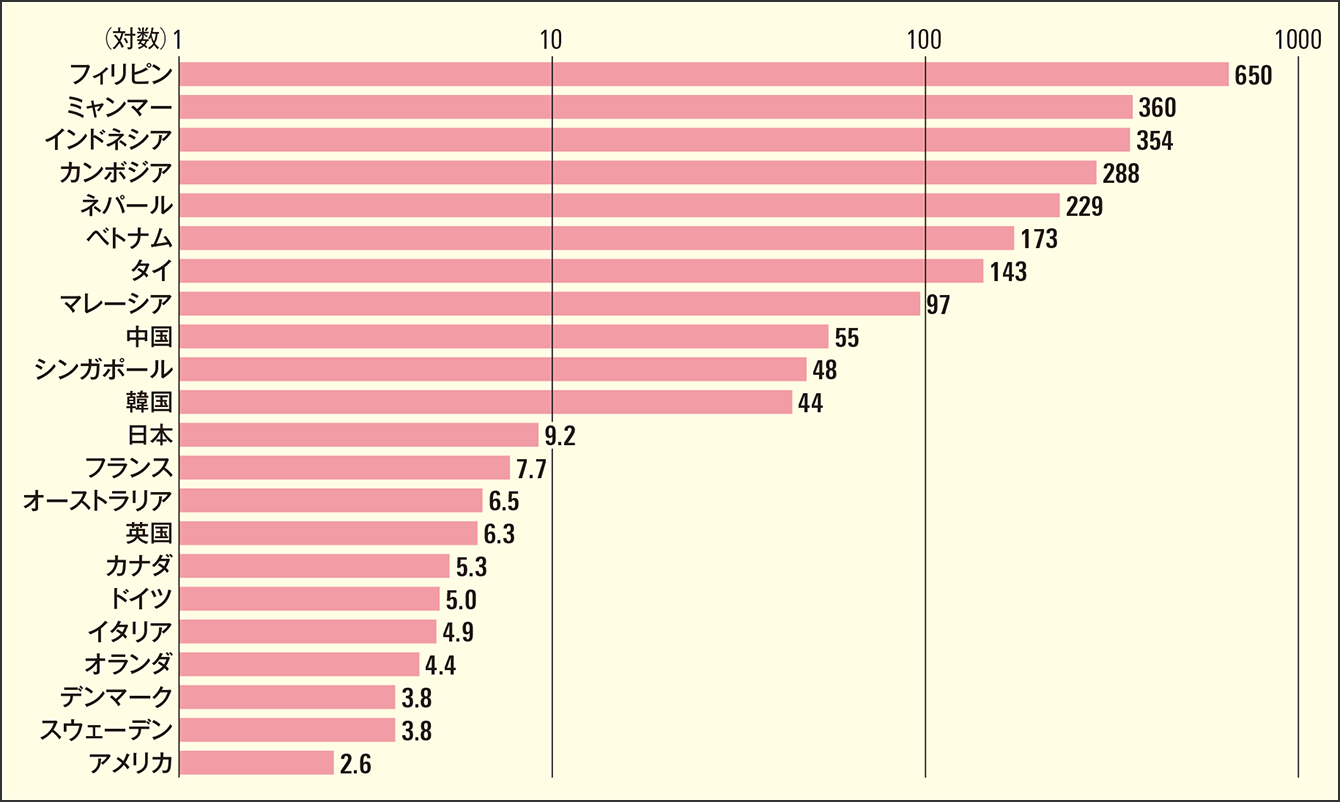
2022年8月30日に厚生労働省が発表した結核登録者情報調査の集計結果では、2021年の国内の新登録患者数は1万1519人で、人口10万人当たりの罹患率は、前年を0.9下回り、9.2となりました。世界保健機関(WHO)が定める「結核低まん延国」の基準である、人口10万人当たり10人を切り、日本はようやく低まん延国の仲間入りを果たしました(図1)。
 出典:WHO Global TB Report 2022(対数グラフ)
出典:WHO Global TB Report 2022(対数グラフ)
図1 世界各国の推定罹患率(2021年)2021年で日本は「低まん延国」入りを果たすが、欧米には及ばない。一方、周辺のアジア諸国は高まん延国が多く、日本への入国者への対策が必要だ。
「忘れ去られた感染症」のリスク
一方、2020年初頭から始まった新型コロナウイルス感染症の感染拡大により、患者の病院等への受診控えの影響があり、慎重な経過観察が必要です。また、今後とも着実に結核予防対策を進めていくことが求められます。近年、外国で生まれて日本に居住する人に結核患者が増え、抗結核薬のイソニアジドとリファンピシンが効かない「多剤耐性結核」の増加も懸念されています。結核を知らない人の増加、結核感染者や発病者を医師が診察する機会の激減など、「忘れ去られた感染症」として見逃されるリスクが高まっています。もし発病しても、治療をきちんと行えば、治せる病気です。一人ひとりが結核の予防や治療法を正しく理解し、再び流行させないことが大切です。
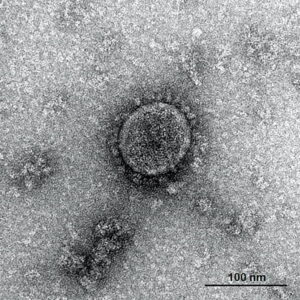
結核は、「結核菌」に感染して発病する感染症です(図2)。結核菌は、脂質に富んだ皮膜で覆われていて、乾燥に対して強く、簡単に死滅しません。分裂・発育が遅いのも特徴で、大腸菌の1回の分裂が15分程度であるのに対して、結核菌は10~15時間もかかります。抗菌薬などは分裂のサイクルで効果が表れるので、細菌性胃腸炎などの一般的な急性感染症の治療期間は数日間ですが、分裂・発育が遅い結核は約6カ月もかかるのです。菌の増殖に時間がかかる一方で、菌数を簡単に減らすこともできない、非常に厄介な慢性感染症です。
 写真提供:結核予防会結核研究所
写真提供:結核予防会結核研究所
図2 結核菌こん棒状の結核菌は、脂質に富んだ皮膜を持ち、乾燥や消毒に強い。分裂速度が遅い、時間はかかるが、効く薬はある。
結核の感染は、風邪やインフルエンザなどが飛沫感染であるのに対して、「飛沫核感染(空気感染)」で起こります。咳やくしゃみで飛び出した飛沫には結核菌が含まれていて、菌の周りに付着している水分が蒸発すると、菌が裸の状態でふわふわと空中を浮遊します。
鼻や口から吸い込んだ異物は粘膜の線毛運動で排除されますが、浮遊している菌を大量に吸い込んで、線毛をくぐり抜けて肺の奥底まで侵入した菌が増殖して病変をつくります。
感染拡大の要因として、患者の喀痰の中に結核菌が大量にある場合や、呼吸器症状があって激しい咳が長期間続いている場合、受診や診断の遅れが著しい場合などが考えられます。結核を知らない人が増え、結核による咳が長く続いても、「風邪が長引いている」と思い込むケースが少なくありません。その間に周囲に菌をばらまき、感染を広げることが問題です。
多くは発病まで数カ月から数十年かかる
結核は、感染と発病は異なるのが特徴で、感染してすぐに発病することは少なく、多くは発病まで数カ月から数十年かかっています。結核でいう感染とは、結核菌が肺の奥底まで侵入して定着した所に初感染巣ができ、続いて定着した部位のリンパ節に病巣が形成される状態です。感染の有無は、現在はあまり使われなくなったツベルクリン反応検査や、現在主流となり精度が高い「インターフェロンγ遊離試験(IGRA)」といった血液検査で確認します。
結核菌が増殖し、胸部エックス線検査や胸部CT検査で病変がわかるようになった状態が発病です。感染した人の中で発病する割合は1~2割程度で、残りの8~9割は、ヒトが持っている免疫によって発病は抑えられます。この状態は潜在性結核感染症と呼ばれますが、結核菌が死滅したのではなく、休眠状態になって体内に残っており、発病の機会をうかがっている状態です。発病しやすいのは、大量に結核菌を排出している人との接触、高齢や糖尿病などによる免疫の低下、免疫機能が未熟な乳幼児、体力が低下している人などです。
感染から発病までの期間は、約6割は1年以内に、約8割は感染後2年以内に発病しますが、長い人では何十年も経過し、高齢になってから発病するケースが近年は増えています。高齢者の患者が増えるのは、結核がはやっていた若い頃に感染し(潜在性結核感染症)、加齢や合併症による免疫や体力の低下によって結核菌が休眠から覚めて活性化し、発病すると考えられています。
結核の病巣は肺だけなく、リンパ管や血管を通って全身に広がり、骨の中に病巣をつくる「脊椎カリエス」や脳にたどり着いて増殖して「結核性髄膜炎」を起こすなど、あらゆる部位で発病します。ただし、日本では、肺で結核菌が増殖する肺結核が全体の約8割を占めています。自覚症状の典型的なものは、咳、痰、微熱ですが、必ずしも症状があるわけではなく、結核の発見を難しくしています。風邪症状に間違えられますが、2週間以上続くときは結核を考慮して受診しましょう。放置するとだんだん悪化し、痰に血が混じる(血痰)、喀血、呼吸困難を起こすようになります。高齢者では典型的な症状が現れない、あるいは認知症で訴えられないことが少なくありません。高齢者の全身倦怠感、食欲不振、体重減少といった症状が見られたら、結核を念頭に受診することも重要です。
結核の発病を確認するには、胸部エックス線検査や胸部CT検査などの画像検査や、痰の中の結核菌の有無を確認するための塗抹検査(顕微鏡で菌を観察)、培養検査(菌を増殖させる)、核酸増幅法(菌の遺伝子を検出)の3種類の喀痰検査を行い、総合的に判断します。
結核の発病が確認されると、治療へと進みますが、結核は「感染症の予防及び感染症の患者に対する医療に関する法律(感染症法)」の二類感染症に分類され、重症急性呼吸器症候群(SARS)や鳥インフルエンザなどと同様に、感染性が高い場合は保健所から入院勧告が出されます。
基本は定められた期間は服薬を続けること
入院治療が必要な結核患者は全体の4割弱で、感染性が低い場合は外来通院での治療が可能です。退院には症状の消失や喀痰検査結果が3回陰性になることが必要です。入院期間は全国平均で約2カ月、若い人で菌数の少ない人は3週間程度で退院できる場合もあります。標準的な治療は、結核菌を死滅させる、あるいは増殖を抑える働きのある抗結核薬による化学療法(薬物治療)です(図3)。日本の結核治療で認められている、主力となる一次抗結核薬(イソニアジド、リファンピシン、ピラジナミド、硫酸ストレプトマイシン、エタンブトール)から、3~4種類を組み合わせて行います。A法は、4剤を2カ月間服用し、その後2剤を4カ月間服用します。重症例や3カ月経過しても菌が排出されている場合や、HIVや糖尿病、じん肺など、治癒を遅らせる要因を持っている人は、さらに3カ月間延長します。

図3 抗結核薬の種類と標準的治療のA法・B法左側に示した抗結核薬の種類と使用優先順位に基づき、右側のような標準的治療法が行われる。複数の薬剤を組み合わせて、結核菌が耐性を獲得しないように治療していく。基本はA法で行われ、副作用を考慮したB法もある。
ピラジナミドは肝機能障害の副作用が出現しやすいことから、妊婦や肝機能が低下している人、80歳以上の高齢者への投与は慎重な検討が必要です。そのような場合はB法として、3剤を2カ月間服用し、その後2剤に減らして7カ月間服用します。
結核治療の基本は、定められた期間は服薬を続けることです。入院で治療を開始した場合でも、感染性が低くなると、退院して外来通院での治療が可能になります。服薬を途中でやめてしまうと、薬剤の効かない耐性菌が出現することもあり、その後の治療が非常に困難になることから、服薬を順守することが重要です。
WHOの結核対策は、服薬順守のための方法として、「患者に薬剤を手渡さず、看護師など医療従事者が服用するのを見届ける」という、DOTS(Directly Observed Treatment Short-course:直接服薬確認療法)を打ち出しました。日本版DOTSでは保健所が中心となって、患者の状態に応じて、最も適当な服薬支援方法、すなわち、患者と連絡を取って服薬の状況を確認したり、毎日来所してもらったりして、服薬の継続を確認しています。この支援により、治療期間の途中で服薬をやめてしまう人は1~2%程度と非常に良好で大きな効果を上げています。保健所の活動は結核予防の対策として重要な位置づけにあります。
また、世界各国では、薬剤に耐性を持つ結核菌に対する新薬の開発が進んでいます。日本では、デラマニドとベダキリンという新薬が承認され、治療が極めて難しかった多剤耐性結核の治療成績が向上しています。
結核から身を守る方法の一つは結核のワクチンであるBCG接種です。特に子どもの結核予防に、有効かつ安全な予防接種として世界で広く使われており、日本では現在、生後5~8カ月の間に1回接種することが推奨されています。重症の結核を防ぐ効果は8割程度で、10~15年間持続するとされています。
潜在性結核感染症の場合は、3つの治療方法があります。①抗結核薬のイソニアジドを6~9カ月間服用、②イソニアジドとリファンピシンを3〜4カ月間服用、③リファンピシンを4カ月間服用です。こちらも、確実に服薬することが重要で保健所が患者支援をします。
結核は発病して進行すると、感染性が高くなります。感染源になるのを防ぐには、予防、早期発見、確実な治療が必要です。職場や自治体の健康診断は継続して受けましょう。患者が出たときは、保健所が接触者健診を実施しますので、協力しましょう。感染の連鎖を防ぐことが私たちの生活を守り、社会を守ることにつながります。
戦前・戦後の結核死亡者数は年間10万人以上、統計を取り始めた1951年の罹患率は人口10万対698.4でした(図4)。1940年代に特効薬ストレプトマイシンが開発され、死亡者数が減少に転じました。結核予防法が施行されたのが1951年で、BCG接種や健診など官民挙げての対策を実施したことが功を奏するようになり、栄養状態や衛生環境の改善も相まって、1960年代に入ると減少率10%で推移します。ところが、1980年代から高齢者層でのまん延と、都市化により人口密度が高くなり人との接触の増加が原因とみられていますが減少率が鈍化しました。その後逆転上昇に転じたことから1999年には結核緊急事態宣言を発出し、現在に至るまで約5%の減少率で推移しています。
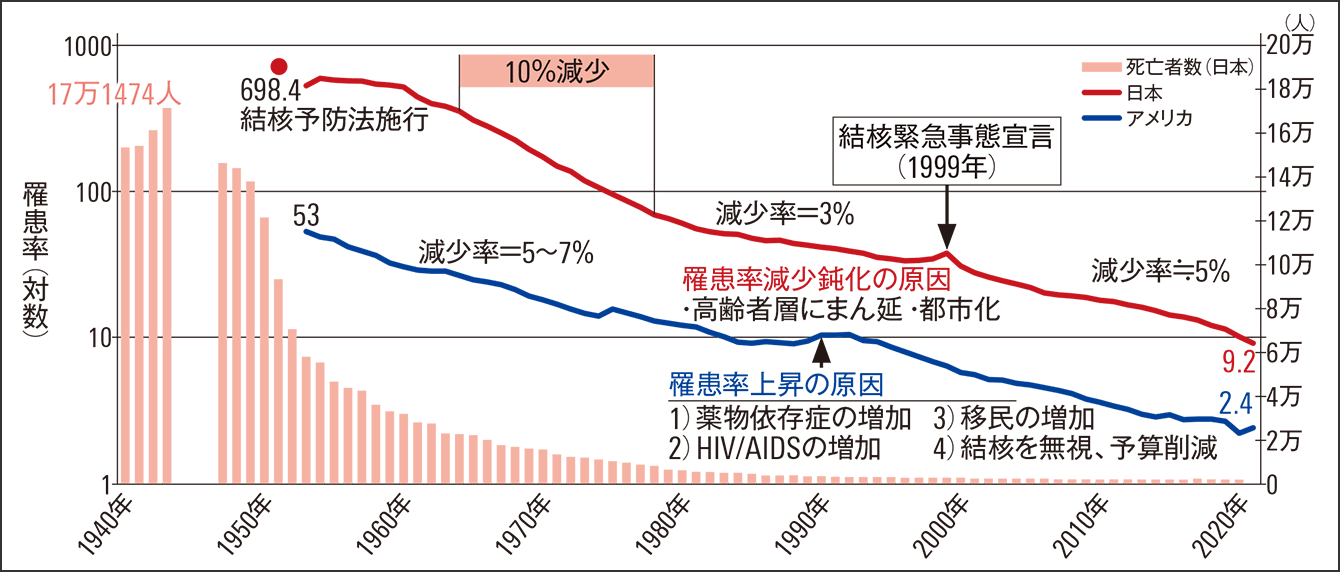
図4 日本とアメリカの罹患率推移アメリカでは、薬物依存症・HIV患者、移民の増加などにより、1980年代から1990年代にかけて罹患率が上昇。しかし、莫大な予算で結核対策を強化して減少率の速度を戻した。アメリカから学ぶことは多い。
外国生まれの患者のほうが多くなっている
現在アメリカの罹患率は2.4と、日本とは大きく差をつけています。そもそもスタート地点がアメリカでは53(1953年)で、減少率5~7%で推移していましたが、1980年代から増加に転じます。結核対策への予算削減や、薬物依存症・HIV患者の増加、移民の増加など日本とは異なる要因が背景にありました。ここでアメリカは結核対策に莫大な予算をつぎ込み、減少速度を元に戻します。このアメリカの推移から日本が学ぶことは、低まん延国になったからといって予防対策の手を抜いてはならない、という点に尽きます。
今、懸念されているのが、外国生まれの留学生や技能実習生をはじめとする労働者の結核患者の増加です。欧米各国では、自国の患者よりも、外国生まれの患者のほうが多くなっています。日本での比率は11%とまだ少ない状況ですが、20~29歳の患者の7割は、外国人の在留者が占めています。日本の結核患者の特徴は、85歳以上が3割、65歳以上が3分の2を占め、世界の中でもこれほど高齢患者が多いのは、日本だけです。今後は、欧米と同様に自国の患者が減り、外国人在留者の患者が増えると予想されます。
そこで政府は、日本で診断された結核患者数の多い国(中国、インドネシア、ミャンマー、ネパール、フィリピン、ベトナム)から中長期在留のビザを申請する者に対して、それぞれの国内で「入国前結核スクリーニング」を実施する予定です。この結果、発病していないことの証明書をもって、日本への入国・在留のビザ申請が可能になるものです。これは日本ではまだ比率の低い多剤耐性結核患者の、国内での増加を食い止める効果もあると考えています。
また、国内外の結核専門家のコンセンサスとして、外国人留学生や労働者が発病した場合は、受け入れている国で最後まで治療することが、結核の感染拡大阻止に有効だとしています。日本では、少子高齢化によって労働力を外国人に頼らざるを得ない状況があり、外国人の結核患者に対してもきちんとケアすること、こういった外国人に対するケアを国民に理解してもらうこと、患者に対して偏見・差別をしないことが重要です。
結核患者の減少によって、結核患者を診察した経験がない医師も珍しくありません。国内の結核診療の現場では、人材の養成が急務となっています。結核予防会結核研究所では、厚生労働省の委託事業として、結核対策指導者養成研修を1992年から実施しています。全国から毎年数人の医師が当研究所で専門家としての研修を受けています。結核予防対策や結核診療の質を保つためにも、それぞれの地域において結核診療の中心になる人材の育成が緊急課題だと考えています。
結核の低まん延化からさらに根絶を目指して、粘り強く取り組むためにも、結核を忘れることなく、いっそう理解を深めていただきたいと考えています。