30歳時点で約半数の人が感染しているという「口唇ヘルペス」。繰り返し再発する「性器ヘルペス」。80歳までに3人に1人がかかるとされる「帯状疱疹」。いずれも知覚神経節に潜伏し、発症の機会をうかがっているヘルペスウイルスが原因だ。早期に治療を開始することが大切だが、なかなか決め手に欠けていた。しかし最近では効果的な新薬が開発され、発症・重症化を予防できるワクチンも登場している。
特集 「難治性皮膚疾患」治療の転換点 早期治療がやはり基本の「単純ヘルペス」「帯状疱疹」
文/渡辺由子 イラストレーション/三上里菜
唇などに赤く小さな水疱がたくさんできる「単純ヘルペス」は、単純ヘルペスウイルス(HSV:herpes simplex virus)の感染が原因で、再発を繰り返すことが特徴です。HSVには1型と2型があり、1型は上半身の口唇、皮膚、眼に発症し、特に口唇の周囲に発症することが多いため、「口唇ヘルペス」とも呼ばれています(図1)。2型は下半身の外陰部や臀部に発症し、「性器ヘルペス」とも呼ばれ、「性感染症」の一つとして扱われています。
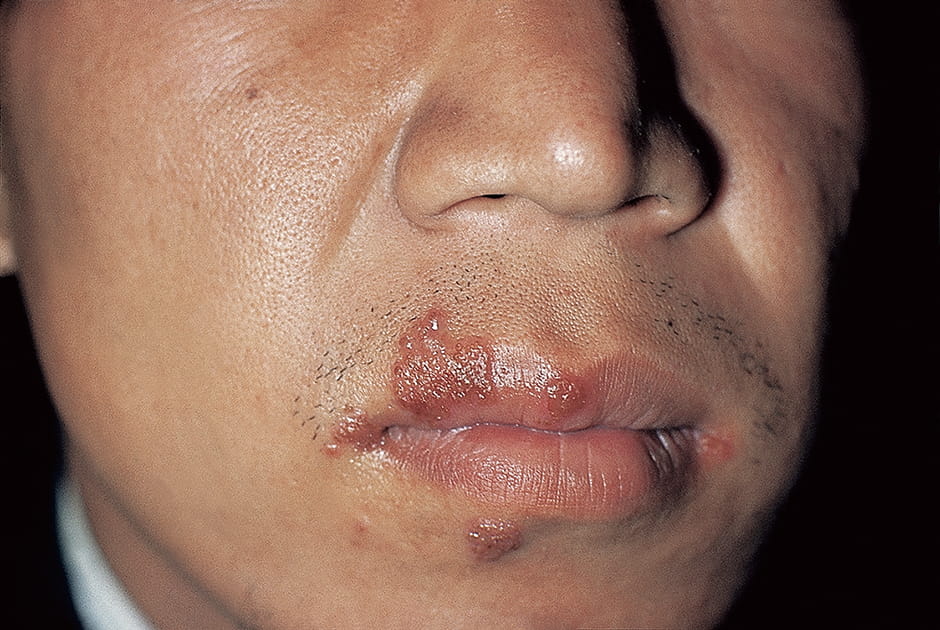
図1 唇やその周辺にできた口唇ヘルペス(再発)単純ヘルペスのうち、HSV1型による口唇ヘルペス。抗ヘルペスウイルス薬で早期に治療を開始できれば、高い効果が期待できる。(写真提供:浅田秀夫)
主に性行為で感染する2型
初感染では、1型も2型も上半身と下半身のどちらにも感染しますが、その後、1型は知覚神経の三叉神経節で神経細胞の核内にDNAの形態で潜伏し、2型は知覚神経の腰仙髄神経節で同様の形態で潜伏し、再発の機会をうかがうようになります(図2)。
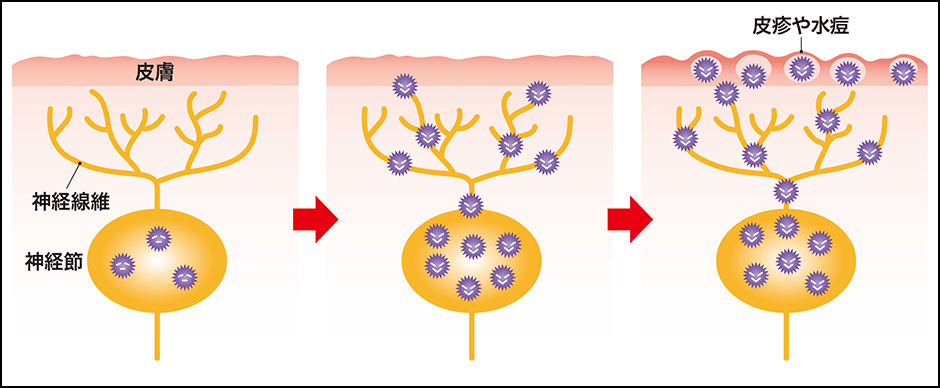
図2 単純ヘルペスや帯状疱疹の発症メカニズム単純ヘルペスの原因となる単純ヘルペスウイルスや、帯状疱疹の原因となる水痘・帯状疱疹ウイルスに感染すると、原因ウイルスは知覚神経の神経節に潜伏する。疲れなどストレスの蓄積による免疫力の低下が原因ウイルスの活性化を招き、単純ヘルペスや帯状疱疹発症の引き金になる。
HSVは感染力が非常に強いウイルスで、水疱には多数のHSVが存在します。初感染では、口腔や眼、性器の粘膜や、皮膚の傷や湿疹などから感染します。通常、HSVが付着しても、皮膚のバリア機能で排除されて感染できませんが、バリア機能の低下や疲れやストレスの蓄積で免疫機能が低下すると、感染しやすくなると考えられています。
初感染では、約90%が症状の現れない不顕性感染ですが、乳幼児の初感染や、2型の初感染では重篤な症状になることがあり注意が必要です。また、アトピー性皮膚炎がベースにあると、皮膚のバリア機能が低下していることから、HSVが広範囲に播種して重症になりやすい傾向があります。
感染経路は大きく2つに分けられ、一つは単純ヘルペスの水疱などの症状が現れている人との「接触感染」で、1型では頬ずりやキスなどから、2型では主に性行為で感染します。もう一つは「物を介した感染」で、1型では食器やタオルなどから、2型ではタオルから感染することがあります。また、2型では発症している部位から、他の性感染症への感染リスクも高くなることがわかっています。
再発頻度は、1型は年2回程度、2型では男性が年に12回程度、女性で7回程度と、1型よりも再発頻度が高くなっています。潜伏中のHSVは神経節でおとなしくしているイメージがありますが、健常者の口の中の粘膜や唾液を調べると、HSVが検出されることが多々あります。免疫による監視の目をすり抜けて、神経線維に沿って皮膚まで到達しても、ウイルス量が少ないと免疫機構で抑え込まれ、皮膚症状として発現するまでに至らないと考えられます。
体内に潜伏しているHSVの再活性化を防ぎ、発症させないためには、疲れやストレスをためないようにすることや、皮膚のバリア機能を保持するためにスキンケアを心がけることが大切です。1型では、紫外線を浴びると局所の免疫機能が低下し、口唇ヘルペスを発症することもあるため、強い紫外線を避けることも重要です。
薬剤を事前に処方しておくことが可能に
単純ヘルペスの治療には、抗ヘルペスウイルス薬を使用しますが、HSVの増殖を抑制することにより皮膚症状を抑えてくれます。現在使用されている抗ヘルペスウイルス薬は、ウイルスのDNA合成を阻害する核酸類似体です。DNA合成には4つの塩基(AGCT)が必要ですが、G(グアニン)の代わりに薬剤が入り込んで、ウイルスのDNA合成を阻害し、増殖を抑制するのです。正常な細胞には作用せず、ウイルスに感染した細胞で選択的に働きます。ウイルスのDNA合成が盛んなときによく効きますので、治療開始が早ければ早いほど効果が期待できます。
抗ヘルペスウイルス薬は、「バラシクロビル」「ファムシクロビル」などの経口薬の他、点滴と外用薬があり、一般的には経口薬で治療します。しかし、初感染で広範囲に症状が広がった重症化例や、陰部に発症して排尿障害をきたした症例などでは、入院していただいて点滴治療により迅速に症状を抑えます。外用薬は主に軽症の再発症例に使います。実際の治療は、ファムシクロビルは1錠250㎎を1日3回・5日間投与、バラシクロビルは1錠500㎎を1日2回・5日間投与します。
再発を繰り返す患者では、皮膚症状が現れる前に、唇の辺りがチリチリ、ムズムズするといった自覚症状により「ヘルペスが出てくるぞ」と、気づくことがしばしばあります。まだ皮疹がなく自覚症状が出始めた時点で抗ヘルペスウイルス薬を使うと、皮疹を出さずに抑えられることもあります。
年3回以上再発を繰り返す単純ヘルペスの患者に対しては、事前に薬剤を処方しておいて自覚症状が出たときに内服していただく治療法が、2019年に保険適用になりました。この治療法はPIT(patient initiated therapy)と呼ばれ、チリチリ、ムズムズなどの前兆により、あらかじめ単純ヘルペスの発症を予測できる患者に限り使用できます。自覚症状に気づいてから6時間以内に、ファムシクロビルを4錠(1000㎎)服用し、12時間後に再び同量を服用します。
また、年6回以上再発を繰り返す性器ヘルペスでは、発症を抑えてパートナーへの感染を防ぐため、「再発抑制療法」を行うことがあります。バラシクロビルを1日1錠、長期間にわたって服用し再発を抑える治療法です。ただし、PITも再発抑制療法も、神経節に潜伏感染しているHSVを除去できる治療ではありません。
単純ヘルペスの新薬として期待されているのが、帯状疱疹で使用されている「アメナメビル」で、現在臨床研究が行われています。また、単純ヘルペスを予防するワクチンについては、さまざまなトライアルがなされてきましたが、現在に至るまで成功していません。HSVは賢いウイルスで、一度感染するとある程度免疫ができるはずですが、その免疫から逃れて発症する巧妙な機構を持ち、再発を繰り返します。たとえワクチンで免疫をつくったとしても、感染や再発を十分に予防することは難しいのが現状です。いずれは有効なワクチンが誕生するのでしょうが、まだしばらく時間がかかりそうです。
体に帯状の赤い皮疹や水疱ができ、痛みを伴う「帯状疱疹」は、HSVの仲間の「水痘・帯状疱疹ウイルス(VZV:varicella zoster virus)」が原因で起こります(図3)。幼少期にかかった水痘(水ぼうそう)の原因ウイルスのVZVが、脊髄後根神経節や三叉神経節などの知覚神経の神経節に潜伏し、加齢や疲労などのストレスにより免疫機能が低下すると、VZVが活性化し、帯状疱疹を発症します(図2)。単純ヘルペスは再発を繰り返すことが特徴ですが、帯状疱疹は多くの場合一生に1回です。
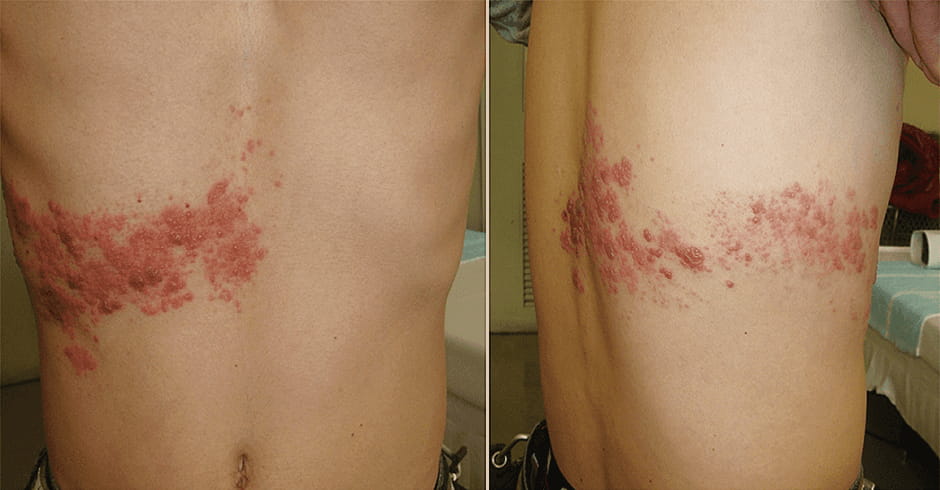
図3 痛みを伴う帯状疱疹帯状の赤い皮疹や水疱、痛みが特徴の帯状疱疹。2016年から50歳以上を対象に発症予防・重症化予防のワクチン接種が可能となった。(写真提供:浅田秀夫)
知覚神経のある部位ならどこでも発症する
帯状疱疹の患者は年々増えており、1997年から実施されてきた大規模疫学調査「宮崎スタディ」によると、約20年間で50%程度増加しています。その背景にあるのが高齢化です。帯状疱疹は「高齢者の病気」と称され、加齢とともに発症率が増加し、50歳を境に急激に上昇します。70代にピークを迎えることから、高齢者人口が増えるに従い、患者数は増えていきます。
もう一つの原因として、2014年から1~2歳児を対象に水痘ワクチンの定期接種が始まり、以降、水痘の流行が激減したことも関係していると考えられています。水痘の子どもから排出されたウイルスに、大人は知らず知らずのうちに曝露され、ウイルスに対する免疫が増強する「ブースター効果」が起こり、帯状疱疹の発症が抑制されます。しかし水痘ワクチンの定期接種の結果、水痘の流行が減少してブースター効果が得られなくなり、近年の患者数の増加につながっているものと考えられています。高齢化の進行に加えて、水痘ワクチンの定期接種化の影響もあり、帯状疱疹患者は今後も増えると推測されています。
帯状疱疹は知覚神経のある部位ならば、どこにでも発症しますが、発症まで身体のどこに現れるかわかりません。一般的に、身体の左右いずれか片方の、知覚神経の支配領域に発症します。胸から背中、腹、頭部から顔面などが好発部位となっています。皮膚症状が現れる数日前から、ピリピリ、ズキズキ、針で刺されるようなチクチクする痛み、焼けつくような痛みなどを感じることが多いのも帯状疱疹の特徴です。
帯状疱疹の治療は、単純ヘルペスの治療と同様に抗ヘルペスウイルス薬を使用し、治療開始は早ければ早いほど効果的です。発症から3日以内に抗ヘルペスウイルス薬を服用するのが理想ですが、開始時期が遅れることが多く、3日以内に開始できるのは、患者の約3分の1とされています。先に帯状疱疹は一生に1回くらいしかかからないと述べましたが、多くの患者さんにとっては初めて経験する病気ですので、初期に帯状疱疹だと気づきにくく、腰痛と思って湿布薬を貼っていた、あるいは虫刺されやかぶれだろうと様子をみていた、などの理由で治療の機会を逸することが少なくありません。どんなに良い薬を使っても、治療開始の遅れが原因で、神経痛が残る、重症化するといったことが懸念されるため、もしも身体の左右どちらか一方に痛みを伴う皮疹が生じた場合は、早めに皮膚科を受診することが大切です。
帯状疱疹の診断は一般的に、特徴的な皮疹と痛みについての問診でできますが、まれに単純ヘルペスとの見分けがつきにくいことがあります。そのような場合には、検査キットで診断を確定することができます。
治療は通常、抗ヘルペスウイルス薬を服用しますが、用量は単純ヘルペスよりも約3~4倍の量が必要です。バラシクロビルは1回2錠(1000㎎)を、ファムシクロビルは1回2錠(500㎎)を、それぞれ1日3回、7日間服用します。2017年には、新しい作用機序を持つ抗ヘルペスウイルス薬のアメナメビルが発売されました。これはウイルス特異的ヘリカーゼ・プライマーゼ阻害薬で、DNA合成の初期段階に働くヘリカーゼ・プライマーゼの活性を阻害します。従来の抗ヘルペスウイルス薬は腎排泄性のため、腎機能低下の患者には減量投与が必要でしたが、アメナメビルは主に糞便中に排泄されるため、腎機能を気にせずに使用できます。高齢者は腎臓機能が低下しているケースが多く、従来の抗ヘルペスウイルス薬の場合は、処方前に腎機能を調べて用量を調節する必要がありましたが、アメナメビルではその必要はありません。また、アメナメビルは1回2錠(400㎎)を1日1回、7日間服用します。1日1回の服薬で済むこともメリットとなり、帯状疱疹の治療薬として普及してきています。
発症や重症化を防ぐワクチン
帯状疱疹は、ワクチンによる予防が可能です。小児の定期接種に使用されている水痘ワクチンが、2016年から50歳以上を対象に帯状疱疹の発症予防にも適用拡大されました(1回接種)。水痘ワクチンは健常者には安全性の高いワクチンですが、生ワクチンのため免疫抑制薬や抗がん薬を使用している人には接種できません。
さらに2020年に、50歳以上の帯状疱疹予防にサブユニットワクチンの接種が可能になりました(2回接種)。50歳以上の健常者を対象にした臨床試験では、帯状疱疹の発症が97.2%減少し、70歳以上の臨床試験では予防効果が89.8%と、高い有効性が報告されています。このワクチンにはVZVの成分に加えて免疫を増強させる成分も含まれているため、副反応として局所の発赤腫脹に加え、全身症状(発熱、倦怠感、頭痛など)もしばしばみられます。
水痘ワクチンかサブユニットワクチンか、どちらを選ぶかは、患者の状態や希望に合わせて決めます。「帯状疱疹をしっかり予防したい、多少の発熱などは気にしない」という場合はサブユニットワクチンを、現在健康な人で「帯状疱疹が重症化しなければよい、ワクチンによる強い副反応は避けたい」という場合は水痘ワクチンを、それぞれ選択することになろうかと思います。接種費用は、一部の自治体での助成を除いて自己負担で、水痘ワクチンは1回7000~1万円程度、サブユニットワクチンは1回2万円程度で2回接種が必要ですので合計4万円程度です。
帯状疱疹で感じる痛みは、主に急性期痛と帯状疱疹後神経痛(PHN:postherpetic neuralgia)の2種類に分かれます。急性期痛は、VZVによって惹起された神経や神経周囲の炎症による痛みですので消炎鎮痛薬やアセトアミノフェンが効きます。これらの薬剤を服用しても夜眠れないなど、痛みがつらい場合は痛みの治療を専門とするペインクリニックに紹介します。
一方、PHNは発症後3カ月以上続く痛みで、急性期の炎症により神経が損傷、変性したことによる痛み、すなわち神経障害性疼痛ですので、消炎鎮痛薬を服用しても効きません。電気が走るような、焼けつくような痛み、衣類がこすれたり冷風に当たると痛みが走る(アロディニア)などの症状がみられます。
PHNに対しては、従来から使用されている三環系抗うつ薬(アミトリプチリン、ノルトリプチリン)やワクシニアウイルス接種家兎炎症皮膚抽出液(ノイロトロピン)に加え、近年、神経伝達物質の放出を抑制し鎮痛効果を発揮する「プレガバリン」や「ミロガバリン」、弱オピオイドの「トラマドール」などが登場し、治療の幅が広がってきています。
PHNは高齢者に多く、香川県の小豆島で行った疫学調査では、50歳以上の帯状疱疹患者の5人に1人でPHNがみられました。リスク因子がいくつか知られており、「高齢」「急性期の皮疹が重症」「急性期の痛みが激しい」「疾患や薬剤などによる免疫低下状態」などが挙げられます。PHNを予防するためにも、帯状疱疹は「早期に治療を開始する」ことが重要です。